人工膝关节置换术后如何防止疼痛的发生?
人工关节置换的目的是要使患者能够重新获得一个无痛、稳定而又有功能的新关节。因此,术后持续疼痛无论对病人还是对术者来说都是一个难以接受的重要并发症,必须引起严重的关切和及时妥善的处理。人工膝关节置换术后持续性疼痛的原因很多,需要通过详细的病史分析、体格检查、实验室检查和影像学分析来充分评估。
病史采集过程中重点要分析疼痛的特点,包括疼痛的定位,是局部疼痛还是放射痛?疼痛最容易发生的时间、持续时间,导致疼痛加重或缓解的因素以及疼痛的强度。
体格检查首先要注意检查有无皮温增高或发红;膝关节的力线、活动度;关节积液或摩擦音和韧带的稳定性。膝关节周围压痛点的检查可以帮助我们确定肌腱炎、滑囊炎和皮下神经瘤(Tinel征阳性)。跛行步态和膝关节横向不稳往往提示力线不良或韧带不稳。足部的过度内旋或外旋提示胫骨假体旋转不良,当然,判断股骨假体或胫骨假体旋转不良程度最好通过CT检查确定。体检中还要确定是否存在腰椎或髋关节病变导致膝关节放射痛的可能。此外,还要对神经和血管进行详细检查。心理评估也很重要。Ayers研究发现,SF-36评估表中心理部分<50分常常与TKA术后疼痛增加和功能减低有关。 术后关节感染或假体松动的诊断 感染是造成人工膝关节置换术后持续性疼痛的最主要原因。造成感染风险增加的因素包括高龄、营养不良、肥胖、激素使用、皮肤溃疡、术前住院时间过长以及内科合并症的存在(如类风湿关节炎、糖尿病、银屑病关节炎和既往膝关节感染史等)。 实验室检查可以帮助我们确定TKA术后疼痛的原因是由感染性还是非感染性因素造成的。常用的化验检查包括ESR、CRP、血相分析以及分类、关节穿刺行细胞计数和培养。ESR往往在TKA术后3-6月内一直处于升高状态。Barrack研究发现,ESR大于30mm/h诊断感染的敏感性为80%,特异性为62.5%。但是,Levitsky等人研究发现,ESR大于30mm/h对于感染确诊的敏感度为60%,而特异度为65%。CRP一般在TKA术后3周恢复到正常水平。联合应用ESR、CRP和血相分析与分类可以增加感染检测的敏感度和特异度。但是,对类风湿关节炎等系统性疾病的患者来说,ESR和CRP本身就随着病情进展而改变,因此ESR或CRP增高不足以提示感染的存在。为了提高膝关节穿刺检测感染的准确率,要在穿刺后尽早行涂片或培养检测。如果高度怀疑感染,初次培养阴性时,可以行多次关节穿刺。另外,患者在穿刺前停用抗生素至少2周时间,以避免假阴性结果。关节液检查白细胞数量>2500/mm3,多形核白细胞比例>60%常常可以确诊感染(敏感性和特异性分别为98%和95%)。
影像学上,对TKA术后疼痛的患者可以选择双膝关节常规或应力下X线检查、关节造影或者核素扫描检查来帮助分析疼痛的原因。应该常规行膝关节负重正侧位X线检查,来评估假体的固定情况、位置、大小以及是否存在假体失败或者假体周围骨溶解。髌骨轴位片可以帮助评估髌骨位置和轨迹。下肢全长X线检查有利于排除膝关节远端是否存在骨不愈合、肿瘤和应力性骨折发生,这在常规膝关节X线检查中容易被忽略。其他的检查包括骨盆正位片,检查应力性骨折或者髋关节骨关节炎,后者可以沿闭孔神经的隐神经分支反射到膝关节周围。回顾分析膝关节术前X线检查有利于确定疼痛的确切原因;术后每次随访时间点都要进行的X线检查,便于发现假体固定界面透亮线的进行性发展、假体移位以及骨溶解和其他的影像学表现。应力下X线检查有利于检测韧带不稳。内翻或外翻应力下行X线检查便于分析侧副韧带的稳定性。
关节造影仅用来判断TKA术后有无假体松动,而且对胫骨假体松动诊断的准确性高于股骨假体。核素扫描在TKA术后评估中的作用尚不确定。最常用的是99锝-HDT,枸橼酸镓(Gallium Citrate),111铟标记白细胞和胶体硫(Sulfur Colloid)骨髓扫描。大多数核素扫描的敏感度很高,但是特异性不佳。Rand研究结果显示敏感度为83%,特异度为85%,而诊断准确性为84%。在类风湿关节炎或者大块骨溶解时,偶尔存在假阳性。核素扫描结果阴性可以排除感染和松动。人工关节置换术后一段时间内99锝核素摄取增加,髋关节置换术后6-12月99锝核素摄取才恢复到正常水平,Rosenthal等人报道TKA术后1年后89%胫骨假体和63%的股骨假体都会表现99锝摄取增加。因此,单纯应用99锝不足以确定TKA术后感染的存在。Dannis Dogllas建议首先采用99锝-HDP扫描,如果结果阳性,但是不能确定是否存在感染,再行标记白细胞的核素扫描。而Henry D.Clarke则建议联合采用三种核素扫描来鉴别感染、无菌性松动、反射性交感神经营养不良和假体周围应力性骨折,因为联合应用可以将感染诊断的准确性提高到95%以上。
CT检查比常规影像学检查更有助于判断骨溶解的位置和程度以及假体旋转对线情况。CT检查对胫骨假体周围骨溶解的诊断要优于髌骨假体和股骨假体。采用消除金属伪影的软件进行MRI检查对TKA术后假体周围骨溶解的诊断好于CT检查,但是在临床上尚未得到广泛推广和应用。
除感染以外的疼痛原因分析和诊断
除了感染以外,还有许多其它的因素造成膝关节置换术后疼痛,根据造成疼痛因素的部位可以分为关节内因素和关节外因素。
1.关节外因素
引起TKA术后疼痛的关节外因素包括:腰椎病变(腰椎管狭窄、神经源型跛行、腰椎神经根病)、髋关节疾病、血管疾病(血管功能不良、动脉瘤、血栓形成);肌腱炎/滑囊炎;反射性交感神经营养不良,心理疾病等。
关节外因素是引起TKA术后疼痛的常见原因,其中腰椎病变最为常见。80%以上行TKA的中老年人,腰椎都伴有不同程度的退行性改变,其中包括腰椎间盘突出、腰椎管狭窄等改变,除了特别严重者外,一般这些患者腰部平时并无明显的症状,即使有腰部神经根受压迫引起的窜痛,患者也误认为是由膝关节病变造成的,注意力全部集中在严重病变的膝关节,特别当双膝关节屈曲畸形时,腰部自然也弯曲,使椎管容积扩大,这就增加了椎管的宽度,减少了压迫症状。当TKA术后,双膝关节完全伸直后,患者腰椎代偿性弯曲改为伸直位,加之活动范围和行走距离增加后,腰椎间盘突出或腰椎管狭窄的症状加重,如果患者同时伴有小关节不稳或者椎体滑脱改变时更为明显。此时患者会出现腿痛症状,也可能有无力、酸麻、窜痛等感觉,术前如果仔细进行体检,就会发现上述问题,并通过MRI检查明确诊断(图1)。在作者近4000例TKA的病例中,常发现此类问题,如果术前不能发现相应的腰椎病变,并认真判断拟行TKA的患者到底有多少疼痛是源于腰椎,并在术前向患者告知,而术后由于腰椎病变引起的疼痛往往会引起患者的不满。如果术前进行认真判断,并告知患者腰椎病变的情况以及术后可能出现的症状和体征,术后一旦出现上述症状,患者可以理解并能积极配合治疗,并能顺利接受腰部的手术治疗。
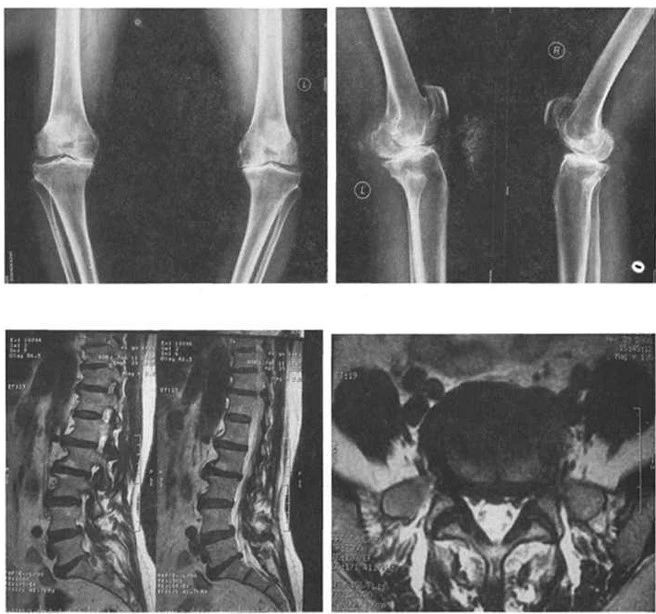
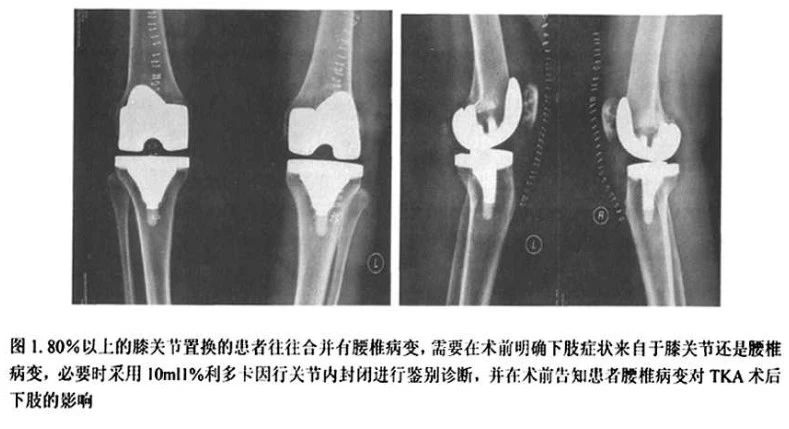
当术前检查发现患者的腰骶椎病变和膝关节病变同时都很严重时,为了让病人了解TKR术后的手术效果,我们术前采用“封闭评估法”,即常规采用1%利多卡因10ml行膝关节内注射的方法。当患者腿痛症状主要来源于膝关节病变时,关节内利多卡因封闭后,患者的症状会明显的减轻或者完全消失,此时可以判断腰椎病变对腿痛的影响不大。反之,如果关节内封闭之后,患者仍然有疼痛、沉胀等症状时,可以劝患者先接受腰椎手术。我们曾报道过20余例拟行膝关节置换的患者,由于发现腿痛的症状主要是由腰椎病变引起,劝说患者先行腰椎手术,除其中5例后来又接受了TKR之外,其余病人均感到腿痛症状明显改善,而未再行TKR手术。
2.关节内因素
引起TKA术后疼痛的关节内因素包括:感染、不稳(包括轴向和屈曲位不稳)、力线不良(包括轴向和旋转力线不良)、假体松动、聚乙烯磨损、假体周围骨溶解、关节纤维化、软组织撞击、伸膝装置异常(髌骨轨迹不良、髌骨骨折、伸膝装置断裂和髌骨源性疼痛,如髌骨未置换、髌骨假体过小导致外侧方撞击征、低位髌骨,髌骨骨床与假体超过术前髌骨最高厚度等)。
尽管引起TKA术后疼痛的关节内因素很多,首先要通过检查排除感染因素的存在,髌骨因素也是主要原因之一。近来发现,屈膝位不稳也是TKA术后疼痛的关节内因素之一,而且需要仔细体检排查。
(1)关节屈曲位不稳
TKA术后屈膝位不稳常常由于前后松弛度过大。屈曲位不稳通常容易发生在后交叉韧带保留型膝关节,当PCL发生迟发型断裂后出现。通过负重情况下完全伸直位和最大屈膝位X线检查来判断后交叉韧带的松弛度。如果深度屈膝位时胫骨假体和股骨假体接触点较完全伸直位时明显前移,则说明PCL松弛。慢性PCL松弛的患者常常表现深度屈膝位,如下楼梯或从矮凳子上起立时出现慢性疼痛。PCL松弛患者常常表现为关节积液、胫骨下沉试验阳性,伸膝装置、鹅足肌腱复合体以及髂胫束远端处存在压痛。
屈膝位不稳也可因术中屈膝间隙和伸膝间隙不对称造成。对于后稳定型膝关节假体来说,当股骨髁间横杆(Cam)相对于胫骨立柱(Spine)向前脱位时,会发生屈膝位不稳。此时,患者突然疼痛,患膝不能伸直。当然,不要误以为后稳定型膝关节假体屈曲位不稳只会发生这种急性脱位,和后交叉韧带保留型假体一样,后稳定型膝关节假体也会发生慢性屈膝位不稳症状。主要表现:疼痛、肿胀、上楼梯和从座位上起立困难[24]。后稳定假体由于存在横杆-立柱作用,限制胫骨向后移位,而屈膝位不稳主要表现在屈膝90°位时前抽屉试验阳性。后交叉韧带保留型假体因为没有横杆-立柱作用限制,除了前抽屉试验阳性外,还可以表现后抽屉试验和下沉试验阳性。在很多屈膝位不稳的患者,还会有反复关节积液表现。
(2)假体安放位置不良(旋转或非中心化)
最常见的假体旋转不良是股骨和胫骨假体过度内旋。股骨假体和胫骨假体内旋安置将导致髌骨轨迹异常和不稳定。在术中,股骨假体参照股骨内外上髁轴安置,术后关节动力学检测效果最佳。胫骨假体旋转定位标志尚未确定,临床上多参照胫骨结节内1/3放置。而CT测量发现,以胫骨结节内1/3作为标志,会导致胫骨假体外旋。在中国,合并膝内翻畸形的骨关节炎患者胫骨本身多存在明显的内向扭转,胫骨近端明显外旋,如果仍然以胫骨结节内1/3作为旋转定位标志,将导致明显股骨假体和胫骨假体之间旋转对线不良,引发术后疼痛。对存在膝关节明显旋转畸形的患者,术前CT检查有利于确定胫骨假体旋转定位标记,通过手术矫正旋转畸形。另外,在严重内翻或外翻畸形患者,胫骨平台截骨后,由于病变严重侧的骨赘没有彻底清理,常常导致胫骨平台假体安放位置不当,因此,内翻畸形患者胫骨平台截骨后应以胫骨外侧缘为基础定位,外翻畸形患者应以内侧胫骨平台边缘为定位点,并将增生侧的骨赘切除,防止胫骨平台安放位置“非中心化”错误。
(3)髌骨下外侧窜痛
采用膝关节正中皮肤切口,髌旁内侧入路暴露膝关节的手术,常常会将髌骨外侧支的皮神经切断,术后一般会出现髌外下方皮肤麻木(图2),有时还会有窜电般皮肤过敏和疼痛现象,但是这种疼痛时间很短,一般会在3个月左右恢复,术前应将这种情况告知患者,术后出现这种情况时患者不会感到惊慌和紧张。

(4)假体边缘超过骨床引起的疼痛
由于中国人股骨髁解剖数据的调查研究发现,中国人特别是女性患者的股骨髁前后缘与左右横径的比例小于西方人(中国人M/L:A/P=1.28-1.29,西方人比例为1.32)。在安装进口股骨髁时,我们经常发现前后径合适的时候,往往假体的左右径超出了骨床,一般情况下,如果超出不多,术后不会出现问题,当超出2-3mm时,术后增生的瘢痕更容易与假体超出的边缘摩擦而产生不适,这种不适主要表现为酸痛、弹响和胀痛。
(5)腘窝处的疼痛
术后还有一些疼痛出现在腘窝部,同时伴有膝关节轻度屈膝畸形,这种患者在行侧位X线检查时发现假体后方残存骨赘或游离体或巨大籽骨时,可以推断术后未能行腘窝或者股骨后方骨赘、游离体或巨大变异的籽骨清理干净。如果股骨后方的赘骨,游离体没有清理彻底时,不仅影响并造成术后伸膝障碍和疼痛,还会防碍屈膝活动并产生屈膝时胫骨前移。对这种病人如果屈膝侧位X线片发现胫骨向前移位时,应想办法从腘窝后面切口将残余赘骨和游离体清理干净,当然这就给手术带来难度。因此,在手术过程中,安装好假体试模后,在作No Thumb实验的同时认真观察胫骨平台的位置,如果发现胫骨平台前移时,一定要常规检查胫骨后髁部位,如发现赘骨、游离体或者巨大籽骨时,应将其清理干净。
3.引起TKA术后疼痛的其他原因
引起TKA术后疼痛的少见原因:颗粒引起的滑膜炎、髌骨Clunk综合征、髌骨外侧面刺激综合征、软组织撞击综合征,腓肠豆(Fabellar)撞击征、腘肌腱功能不良;胫骨假体过大、异位骨化、复发性关节血肿,皮下神经瘤等。
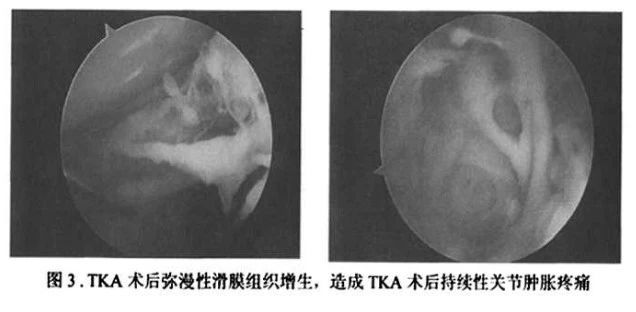
磨损颗粒导致的滑膜炎常常发生在术后几个月到数年,常常伴有关节积液,严重情况下还可以闻及关节摩擦音。可以进一步行关节穿刺液,在偏振光显微镜下检查或者行关节镜检。
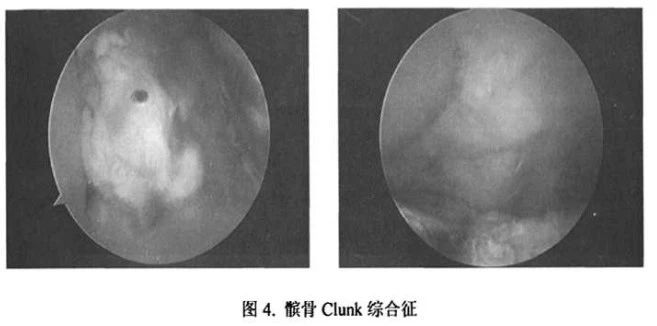
髌骨Clunk综合征是指髌上囊区域在股四头肌腱后方纤维结节形成,当膝关节在深屈位时,结节卡在股骨假体的髁间窝处,当膝关节伸直时,结节弹出(图3)。髌骨Clunk综合征经常发生在髌骨假体较薄、股骨假体屈曲位安置或者髌骨假体过于靠近髌骨床上端超出髌骨上缘。髌骨Clunk综合征常常发生在第一代后稳定型膝关节假体,假体的前翼向髁间窝的移行区较为陡峭有关。
髌骨外侧方刺激综合征,常常发生在髌骨假体选择过小,而且靠内安放,结果外侧相当一部分髌骨床没有假体覆盖,患者往往表现髌骨外侧方疼痛,髌骨外侧边缘慢性疼痛和压痛,骨扫描时表现同位素摄取增加。
关节内软组织刺激有很多原因,包括股骨远端骨赘残留,骨水泥突出假体边缘或者关节内的纤维条带(图3)。Barnes和Scott描述了腘肌腱功能不良导致术后膝关节外后方疼痛和弹响,腘肌腱常常与股骨外髁的骨赘相撞击或者嵌顿在股骨假体外缘。胫骨假体超出胫骨平台内缘会刺激内侧副韧带,引起疼痛。因为内侧副韧带和胫骨内侧面比较靠近,而外侧副韧带因为止于腓骨小头而与胫骨外侧之间存在一定间距,所以胫骨平台假体向胫骨平台外侧轻微超出不会向内侧那样容易引起疼痛。
大块异位骨化也可以导致疼痛。当发生滑膜或瘢痕组织嵌顿时会表现疼痛(图4)和关节内血肿反复发作。还有我们目前仍不了解的疼痛,我们暂时归结为不明原因的疼痛,如患者术后反应被“铁箍子”箍住一样的痛,至今尚无文献和研究报道。作者推测除了软组织术后瘢痕以外,也可能还有我们尚未完全认识和发现的问题值得我们更深的了解和研究。
TKA术后持续疼痛的处理
一旦确定术后疼痛是由于感染、松动或力线不佳造成,往往需要行膝关节翻修手术,但是未能确定TKA术后疼痛原因的情况下贸然行翻修手术并非明智之举,即便行翻修手术,术后结果往往不佳。这是处理TKA术后疼痛的一个重要原则,对这些患者,要反复进行评估检查,直到明确疼痛的原因。
疼痛发生的时间既可以帮助我们判断引起TKA术后疼痛的原因,也有利于我们选择处理的方法。TKA术后早期没有疼痛,而在术后几个月或者几年后发生就要考虑假体松动或者失败、迟发性韧带不稳或者血源性感染因素的存在;如果患者术后疼痛一直没有间断过,则要考虑急性感染、假体力线不良导致的不稳定以及关节外因素。假体松动导致疼痛的特点是负重时疼痛增加,而休息时减轻;因感染导致的疼痛无论在休息时还是在活动情况下均存在,而且患者往往伴有发热、寒战或者近期有创伤史。根据TKA术后疼痛的时间将其分为术后早期、中期和晚期疼痛。
1.术后早期疼痛术后早期疼痛多由于手术创伤、血肿、组织反应引起,因为本书有专门章节论述围手术期疼痛的处理方法,因此不再重复论述。
2.术后中期疼痛
按照一般规律,术后6周左右,手术造成的创伤,已经过瘢痕修复,替代达到稳定期,此时患者除了觉得手术部分发紧感以外,基本能够达到正常走路,而且局部皮肤温度开始下降,肿胀逐步消退。
如果患膝仍然明显肿胀,局部皮温明显升高,活动度很小或者轻微活动时,患者即有明显的疼痛,特别夜间出现明显的静息痛时,术者一定要考虑到有潜在的低毒力感染造成的细菌类滑膜炎的可能性。如果局部皮肤发红或明显的一小片区域发红或暗红伴明显肿胀。一般都提示患膝有感染。应高度警惕感染的可能性并加强对患者的复诊和观察。
我们的常规处理方法是:
(1)停止功能锻炼;
(2)复查血白细胞、血沉,特别是CRP,因为WBC常常不敏感,ESR术后几个月甚至半年都会不正常,因此CRP就显得非常重要。
(3)一旦CRP发生改变,我们会选择有效的广谱抗生素静脉输液(最好围手术期未使用过的抗生素),同时我们常规给患者服用利福平600mg,每日一次顿服。据文献报道,利福平能够通过滑膜组织在关节内达到一定的药物浓度,达到抗菌、抑菌的作用。
如果采用上述方法处理之后,患者疼痛明显减轻,说明患者很可能存在一个潜在的感染。此时,可以在抗生素保护下,加大活动,如活动后再次出现以上症状,甚至加重,此时应该考虑是否要开放清理的问题。
如果双膝关节同时置换手术,一侧出现上述症状,则感染的可能性很大,作者曾行双膝关节同时置换1200余例,发现双膝同时置换的患者的中期感染率明显高于单膝置换的患者。此时应行同位素扫描检查。如果另外一侧扫描正常,而有症状侧有明显放射性同位素浓聚,作者本人的意见是尽早开放清理。在手术过程中,可以取关节液和软组织进行细菌培养加抗生素药敏试验。作者本人采用这种方法前后治疗数例患者,均取得较好的效果,手术清理时,彻底清除增生的炎症滑膜及瘢痕组织,用碘伏将假体彻底擦洗,使假体表面不再存在任何颜色深染的斑点,并用抗生素盐水认证冲洗,放置负压引流,放置时间略长一点,等到无引流液之后再拔出引流管。在此期间,关节每天1-2次活动即可,因为对于自费或经济负担较重的患者来说,一个感染的关节最重要的是保住关节假体,关节活动度已经降到次要位置。
3.后期疼痛
如果患者术后3-4月开始疼痛,这时要全面分析疼痛的时间、部位及其与活动的关系。作者曾经遇到一例患者,术后膝关节活动度非常好,X线检查证明假体位置满意,但是患者就是走路或夜里翻身时有明显的疼痛。每次门诊检查时,患者的疼痛不仅影响患者的情绪,而且影响了不少拟接受手术的其他患者,通过关节镜检查发现患者伸膝关节活动时,滑膜和瘢痕组织被挤压在股骨髁金属假体和胫骨平台高分子聚乙烯假体之中(图4),关节镜下刨削清理后,症状立即消失,随访至今再无此现象。我们有8例手术后疼痛的患者,行关节镜检发现除了瘢痕增生卡压以外,还有瘢痕增生成条索状瘢痕在金属髁上摩擦和弹响等情况,这几例患者行关节镜清理后全部症状消失。

总之,术后疼痛是一个复杂的问题,引起TKA术后疼痛的关节内因素或关节外因素很多,需要通过详细的病史采集和体检、实验室检查以及影像学评估来确定疼痛的原因所在。一个术后仍然疼痛的关节对患者和术者都是一个巨大的压力和负担,进一步深入研究和探讨是非常必要的,也是摆在我们面前的一个重大课题。

